Протокол ведения пациентов с фибрилляцией и трепетанием предсердий, краткий протокол ведения
1. Показания для экстренной госпитализации
- Фибрилляция предсердия с нарушением гемодинамики (пресинкопальные или синкопальные состояния, гипотония, признаки ишемии миокарда) вне зависимости от давности пароксизма и формы ФП и/или ФП с частым желудочковым ответом (>180 в минуту).
- Пароксизм ФП сроком до 48 часов при неэффективной попытке медикаментозной кардиоверсии или противопоказаниях к медикаментозной кардиоверсии.
В случаях, когда восстановление ритма не показано (например, при выявленных ранее малосимптомных пароксизмах ФП, не влияющих на гемодинамику, и подобранной антикоагулянтной терапии) госпитализация может не требоваться. - При наличии показаний (нестабильной гемодинамике, а также при наличии тахисистолии желудочков и предшествующем приеме антикоагулянтов согласно рекомендациям или приступе ФП длительностью до 48 часов), восстановление ритма или ритм-урежающая терапия может проводиться бригадой СМП на догоспитальном этапе.
2. Объем обязательного описания результатов опроса, осмотра в истории болезни для проведения дифференциального диагноза и выбора тактики лечения
Жалобы:
- ощущения сердцебиения,
- одышка,
- тяжести в груди,
- расстройства сна,
- сонливость,
- слабость
- психосоциальные расстройства
Обязательно указание время возникновения, ситуацию возникновения НРС, частоту пароксизмов, как купируются, время купирования, прием антикоагулянтов амбулаторно.
В описании статуса пациента ЧСС, пульс, дефицит пульса, АД, ЧДД, состояние нижних конечностей.
3. Необходимый объем обследований для приемного покоя
ОАК(анемия, тромбоциты)
глюкоза крови
д-димер(пери подозрении на ТЭЛА)
ЭКГ(в течение 10 минут при поступлении)
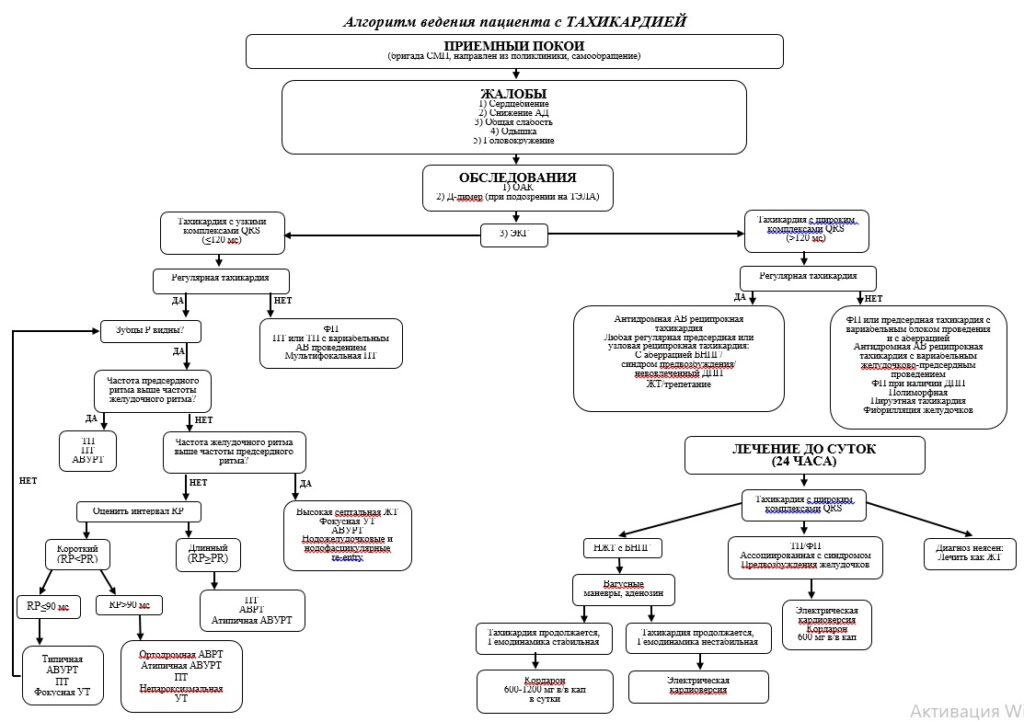
4. Дифференциальная диагностика тахикардий
Тахикардия с узкими Тахикардия с широкими
комплексами, QRS 0,12 комплексами, QRS 0,12
Таблица от руки
5. Консервативное лечение
1. Антикоагулянтная терапия
Факторы риска инсульта и системных эмболий у больных
ФП и их значимость в баллах (шкала CHA DS -VASc)
Факторы риска | Баллы |
С — хроническая сердечная недостаточность/дисфункция левого желудочка | 1 |
H — артериальная гипертония | 1 |
А — возраст ≥75 лет | 2 |
D — диабет | 1 |
S — ишемический инсульт/транзиторная ишемическая атака/ системные эмболии в анамнезе | 2 |
VASc — cосудистое заболевание (инфаркт миокарда в анамнезе, атеросклероз периферических артерий нижних | 1 |
Возраст 65–74 года | 1 |
Женский пол | 1 |
Шкала оценки риска кровотечений HAS-BLED
Буква | Клиническая характеристика | Число баллов |
H | Гипертония | 1 |
A | Нарушение функции печени или почек (по 1 баллу) | 1 или 2 |
S | Инсульт | 1 |
B | Кровотечение | 1 |
L | Лабильное МНО | 1 |
E | Возраст >65 лет | 1 |
D | Лекарства или алкоголь (по 1 баллу) | 1 или 2 |
Начальная доза варфарина 2,5 мг 2 таблетки в 17-00.
Варфарин с прямыми антикоагулянтами в дозах(гепарин 20 тысяч в сутки, эноксапарин 80 мг -2 раза в сутки), отмена после достижения целевого уровня МНО.
При оперированных пороках в качестве антикоагулянта используется только варфарин.
Если длительность эпизода ФП составляет 48 часов и более, либо если продолжительность эпизода нарушения ритма неизвестна, восстановление синусового ритма противопоказано, за исключением осложненных пароксизмов, рекомендовано проводить антикоагулянтную терапию перед кардиоверсией не менее 3 недель.
Антикоагулянтная терапия показана независимо от индекса CHADS -VASc и метода восстановления синусового ритма (медикаментозного или электрического).
Если планируется кардиоверсия в связи с эпизодом ФП длительностью менее 48 часов пациенту, который не получает антикоагулянтную терапию, рекомендовано как можно быстрее начать введение гепарина натрия или эноксапарина натрия в дозах, одобренных для лечения венозного тромбоза.
После проведения любой кардиоверсии рекомендовано продолжить антикоагулянтную терапию в течение как минимум 4-х недель. Если исходно назначались гепарин и его производные, рекомендовано перевести пациента на пероральные антикоагулянты.
По истечении 4 недель после кардиоверсии рекомендовано принять решение о необходимости постоянной антикоагулянтной терапии, основываясь на риске ТЭО (шкала CHA DS -VASc).
У пациентов с высоким риском ТЭО (для мужчин 1 и более баллов по шкале CHADS-VASc и для женщин 2 и более баллов по шкале CHADS-VASc), а также у пациентов, имевших когда-либо внутрисердечный тромб, терапию пероральными антикоагулянтами рекомендовано продолжать неопределенно долго — даже в случае сохранения синусового ритма после.
При кардиоверсии у пациентов с трепетанием предсердий рекомендуется такая же схема антикоагулянтной терапии, как и у пациентов с ФП.
В качестве альтернативы длительной антикоагуляции перед кардиоверсией рекомендовано исключение наличия тромба в левом предсердии и его ушке с помощью чреспищеводной эхокардиографии на фоне предварительно созданного терапевтического уровня антикоагуляции.
Если при чреспищеводной эхокардиографии выявлен тромб в левом предсердии, кардиоверсию выполнять не рекомендовано.
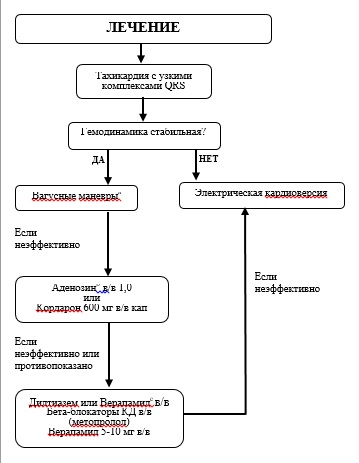
2. Восстановление синусового ритма
Показано пациентам с НРС менее суток, пациентам с осложненными пароксизмами и пациентам с постоянной антикоагулянтной терапией вне пароксизма.
Дозировки и схемы применения антиаритмических препаратов для медикаментозной кардиоверсии при фибрилляции или трепетании предсердий
Препарат | Способ | Дозировка и схема | Основные противопоказания и меры | Изменения |
Класс IС1 | ||||
Пропафенон (условие-отсутствие органической патологии сердца) | В/в | 1,5–2 мг/кг в течение | Гипотония, трепетание предсердий с | Увеличение |
Пероральный | 450–600 мг | |||
Класс III1 | ||||
Амиодарон** | В/в | 5–7 мг/кг в течение | Флебиты, гипотензия, брадикардия/АВ | Интервал QТ >500 |
Пациенты с редкими пароксизмами ФП, не принимающим поддерживающей ААТ без сопутствующего структурного заболевания сердца или ишемической болезни сердца (ИБС), при условии продолжительности аритмии менее 48 часов для восстановления синусового ритма может быть рекомендован однократный самостоятельный пероральный прием пропафенона в дозе 450–600 мг.
Экстренная наружная электрическая кардиоверсия (дефибриляция) рекомендована при ФП, сопровождающейся острыми нарушениями гемодинамики (симптомная артериальная гипотензия, синкопальное/пресинкопальное состояние, признаки острой ишемии миокарда, отек легких/острая сердечная недостаточность) с целью
незамедлительного восстановления синусового ритма.
Если проведена медикаментозная кардиоверсия:
Рекомендовано непрерывное медицинское наблюдение и мониторирование ЭКГ пациентам, которым проводится медикаментозная кардиоверсия, во время введения препарата и после его завершения (в течение половины периода полувыведения) для обеспечения своевременного выявления возможного проаритмического действия (например, желудочковых тахиаритмий), брадикардий, остановки синусового узла или
атриовентрикулярной блокады.
3. Контроль частоты сердечных сокращений
Контроль частоты сердечных сокращений (ЧСС) является одной из основных задач лечения пациентов, страдающих ФП и/или ТП.
Пероральные антиаритмические препараты,
используемые для поддержания синусового ритма у больных
с фибрилляцией и трепетанием предсердий
Препарат | Дозировка | Основные | Изменения | Замедление АВ | Необходимая | |||||
Класс IC | ||||||||||
Пропафенон** (отсутствие органической патологии сердца) | 150 мг 3–4 | Противопоказан при | Увеличение | Небольшое | Исходно, | |||||
Класс III | ||||||||||
Соталол** | По 80–160 мг | Противопоказан при | Интервал QT | Аналогично | Исходно, | |||||
Амиодарон** | 600 мг/сут | Осторожно применять с | Интервал | Да | Исходно, | |||||
Лекарственные препараты для контроля частоты сердечных сокращений:
Пациентам с постоянной формой ФП (т.е. тем пациентам, которым не планируется
восстановление синусового ритма) не рекомендовано использование ААП I и III класса на постоянной основе (за исключением амиодарона).Для контроля частоты желудочкового ритма во время ФП рекомендовано применение бета-адреноблокаторов, дигоксина и селективных блокаторов кальциевых каналов с прямым влиянием на сердце(верапамил).
Применение верапамила, дилтиазема и дигоксина для контроля частоты ритма при
пароксизмальной либо персистирующей ФП/ТП не рекомендовано пациентам с
синдромом Вольфа — Паркинсона — Уайта (ВПУ), поскольку они могут улучшать
проведение по дополнительному пути проведения.Плановая электрическая кардиоверсия с целью купирования аритмии рекомендуется при неэффективности ААП, противопоказании к их применению, а также в случае, если
лечащий врач и пациент отдают предпочтение этому способу восстановления.