1. Протокол ведения пациента с псориатическим артритом
Документ | Должность | ФИО | Подпись | Дата КР -617 |
Разработан | Зав ревматологии | Шеремеева И.М |
|
|
Врач — ревматолог | Степанова С.Г |
|
| |
| Зав КЛД | Струнина Л.В |
|
|
Зав ФТО | Кузнецова Г.П |
|
|
2. Список сокращений
АСТ – аспартатаминотрансфераза АЛТ – аланинаминотрансфераза ВИЧ – вирус иммунодефицита человека ГТТ – гамма-глутамилтрансфераза ИЛ – интерлейкин КПС – крестцово – подвздошные сочленения | СОЭ – скорость оседания эритроцитов СРБ – С-реактивный белок ФДЭ4 – фосфодиэстераза 4 ФНО – фактор некроза опухоли цАМФ – циклический аденозинмонофосфат |
3. Кодировка по МКБ
|
|
4. Классификация
преимущественное поражение дистальных межфаланговых суставов кистей и стоп, дистальная форма;
мутилирующий артрит;
псориатический спондилит;
асимметричный моно-олигоартрит;
симметричный полиартрит, ревматоидоподобная форма.
5. Диагностические критерии
Критерии ПсА CASPAR (ClASsification criteria for Psoriatic ARthritis, 2006).
Согласно критериям СASPAR, пациенты должны иметь признаки воспалительного заболевания суставов (артрит, спондилит или энтезит) и 3 или более баллов из следующих 5 категорий:
1. Псориаз: | Баллы |
2. Псориатическая дистрофия ногтей: | |
3. Отрицательный ревматоидный фактор (кроме метода латекс-теста) | 1 |
4. Дактилит: | |
5. Рентгенологические признаки внесуставной костной | |
Диагноз спондилита при ПсА устанавливают на основании наличия двух из трех представленных ниже признаков:
1. Наличие воспалительной боли в спине (ВБС) по критериям ASAS (2009) (Аssessment of SpondyloArthritis International Society – международное общество по изучению спондилоартритов), а также перемежающейся боли в ягодицах.
2. Ограничение подвижности в шейном, грудном или поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
3. Признаки одностороннего сакроилиита 2 стадии и более (по Kelgren) на обзорной рентгенограмме таза, синдесмофиты в позвоночнике.
4. Выявление МРТ-активного сакроилиита (остеит/отек костной ткани в области илиосакральных сочленений в STIR–режиме или T1 с подавлением жира).
Критерии ASAS для воспалительной боли в спине (2009):
Боль в спине считается воспалительной, если у пациента с хронической болью, длительностью более 3-х месяцев присутствуют 4 из 5 нижеследующих признаков:
- начало в возрасте до 40 лет;
- постепенное начало;
- улучшение после физических упражнений;
- отсутствие улучшения после отдыха;
- ночная боль (с улучшением после пробуждения).
DAPSA:
>28 — высокая активность,
15–28 – умеренная,
5–14 – низкая,
0–4 – ремиссия.
BASDAI:
<4 без нарушения функции соответствует низкой активности псориатического спондилита;
>4 без нарушения функции и BASDAI < 4 в сочетании с нарушением функции – умеренной;
>4 в сочетании с нарушением функции – соответствует высокой активности.
Градации клинической активности ПсА
Клинические категории | Низкая | Умеренная | Высокая |
Периферичес-кий артрит | ЧБС или ЧПС<5 | ≥5 ЧБС или ЧПС | ≥5 ЧБС или ЧПС |
Псориаз | BSA<5, PASI<5, отсутствие симптомов, DIQL<10 | Отсутствие ответа на наружную терапию | BSA>10, DIQL>10, PASI>10 |
Поражение позвоночника | Слабая боль в позвоночнике. | Выраженная боль в позвоночнике BASDAI>4, функциональные нарушения | Выраженная боль в позвоночнике BASDAI>4, Отсутствие ответа на стандартную терапию. |
Энтезит | Вовлечены 1–2 точки | Вовлечены >2 точек энтезов или ухудшение функции | Вовлечены >2 точек энтезов или ухудшение функции и отсутствие ответа на стандартную терапию |
Дактилит | Незначительная боль или отсутствие боли. | Эрозии суставов или ухудшение функции | Отсутствие ответа на стандартную терапию |
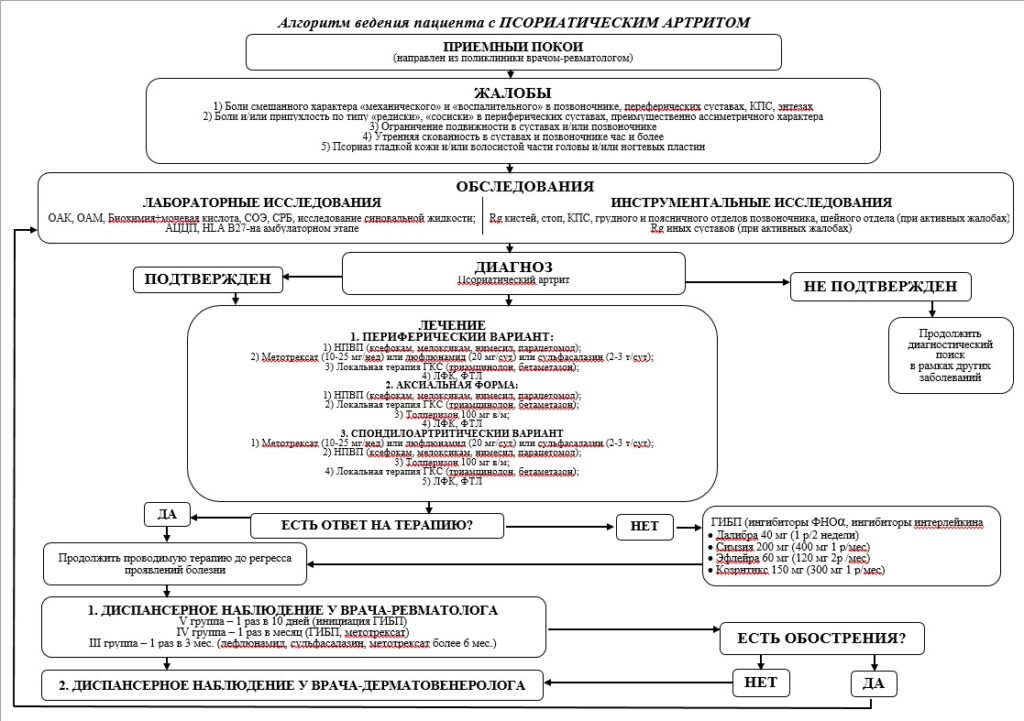
6. План обследования
Лабораторная диагностика:
- ОАК;
- ОАМ;
- Биохимия крови общетерапевтический профиль + мочевая кислота;
- СОЭ, СРБ;
- РФ;
- АЦЦП, HLA B27 – типирование (на амбулаторном этапе);
- Исследование синовиальной жидкости у пациентов с явлениями синовиита.
Инструментальные исследования:
- Рентгенография кистей и стоп;
- Рентгенография таза;
- Рентгенография грудного и поясничного отдела позвоночника;
- Рентгенография шейного отдела позвоночника при наличии активных жалоб пациента на боли в данной области;
- Рентгенография различных суставов при активных жалобах пациента на болевые ощущения в них.
Иные методы диагностики:
- Пациентам с выявленной временной связью между инфекцией мочеполового или желудочно-кишечного тракта и возникновением артрита у больных псориазом в целях дифференциальной диагностики псориатического артрита с артритами, ассоциированными с инфекциями следует назначить консультацию: врача – дерматовенеролога, врача – уролога, врача – гастроэнтеролога, врача – инфекциониста;
- Консультации врачей рекомендованы исходя из сопутствующей патологии пациента с целью исключения противопоказаний к терапии (врач – кардиолог, врач – эндокринолог, врач – гастроэнтеролог, врач – офтальмолог, фтизиатр);
- Рекомендуется пациентам с необратимым повреждениями нарушением функции суставовконсультация врача-травматолога-ортопеда для решения вопроса о необходимости оперативного лечения по их замене (эндопротезирование тазобедренных, коленных суставов, мелких суставов кистей) или артродеза.
7. Лечение
Консервативное лечение:
- Рекомендуются всем пациентам с псориатическим артритом нестероидные противовоспалительные и противоревматические препараты (нимесулид, ксефокам, мелоксикам, парацетамол);
- При выявлении высокого мышечного тонуса – толперизон 100 мг/мл + лидокаин 2.5 мг/мл — 1,0 мл в/м.
- Рекомендуется всем пациентам с псориатическим артритом и моно-олигоартритом, при энтезитедля быстрого подавления воспалительных изменений в суставах и достижения клинического улучшения внутрисуставное введение лекарственных препаратов – кортикостероидов системного действия (метилпреднизолон в/м или в/в, триамцинолон/бетаметазон внутрисуставно);
- Рекомендуются больным псориатическим артритом в сочетании с факторами неблагоприятного прогноза (полиартрит, эрозии суставов кистей и стоп на рентгенограммах, функциональные нарушения, повышение СОЭ/СРБ, дактилит, псориатическая ониходистрофия)иммунодепрессанты (лефлуномид, сульфасалазин) или антиметаболиты (метотрексат).
— метотрексат взрослым пациентам перорально, подкожно или внутримышечно, 10 мг/неделю с увеличением по 5 мг каждые 2–4 недели до максимальной дозы 20–25 мг/неделю, в зависимости от эффективности и переносимости;
— лефлуномид взрослым пациентам перорально 10–20 мг 1 раз в день;
— сульфасалазин взрослым пациентам перорально до лечебной дозы 2 г в сутки. При отсутствии эффекта целесообразно увеличить дозу препарата до 3 г в сутки;
- Рекомендуется пациентам с неэффективностью и/или непереносимостью метотрексата, лефлуномида, сульфасалазина и/или пациентам с дактилитом и/или энтезитами:
Рекомендуются пациентам с псориатическим артритом в случае недостаточной эффективности ранее проводившейся терапии антиметаболитами (метотрексат) или иммунодепрессантами (лефлуномид, сульфасалазин) ингибиторы фактора некроза опухоли альфа (ФНО-альфа) (адалимумаб, голимумаб, цертолизумаба пэгол) или ингибиторы интерлейкина (секукинумаб, иксекизумаб):
- Адалимумаб (Далибра) раствор для подкожного введения взрослым пациентам40 мг 1 раз в 2 недели подкожно;
- Голимумаб (Симпони) раствор для подкожного введения взрослым пациентам50 мг подкожно 1 раз в месяц в один и тот же день месяца, пациентам с массой тела более 100 кг при отсутствии адекватного ответа после 3–4 инъекций возможно рассмотреть увеличение дозы голимумаба до 100 мг ежемесячно;
- цертолизумаба пэгол (Симзия) раствор для подкожного введения взрослым пациентамподкожно сначала в индукционной дозе по 400 мг на 0–2–4 неделе, далее по 200 мг 1 раз в 2 недели или 400 мг 1 раз в 4 недели;
- нетакимаб (Эфлейра) раствор для подкожного введения, вводится по 60 мг подкожно на 0 неделе, далее по 120 мг каждые 2 недели. Начальная доза 120 мг вводится в виде двух отдельных подкожных инъекций по 60 мг;
- секукинумаб (Козэнтикс) раствор для подкожного введения, лиофилизат для приготовления раствора для подкожного введения взрослым пациентам150 мг подкожно на 0, 1, 2 и 3 неделе с последующим ежемесячным введением в качестве поддерживающей дозы, начиная с 4 недели, в монотерапии или в комбинации с метотрексатом. В зависимости от клинического ответа дозу препарата можно увеличить до 300 мг;
Хирургическое лечение:
Рекомендуется пациентам с псориатическим артритом при рецидивирующем артрите, приведшем к необратимому повреждению и нарушению функции суставов в зависимости от пораженного сустава (эндопротезирование ортопедическое тазобедренного сустава, эндопротезирование ортопедическое коленного сустава, эндопротезирование ортопедическое мелких суставов стопы и кисти, артродез позвоночника, артродез стопы и голеностопного сустава, артроскопический артродез голеностопного сустава, артродез коленного сустава, артродез тазобедренного сустава, артродез крупных суставов, артродез других суставов).
Немедикаментозное лечение:
Физиолечение – Д”Арсонваль, СМИТ – амплипульс, магнитотерапия, ультразвук, магнито – лазерная терапия, электрофорез. ЛФК
8. Диспансерное наблюдение
Диспансерное наблюдение у врача – дерматовенеролога и врача – ревматолога:
V группа — 1 раз в 10 дней (инициация ГИБП);
IV группа — 1 раз в месяц (ГИБП и метотрексат);
III группа — 1 раз в 3 месяца (лефлюнамид, сульфасалазин, метотрексат более 6 месяцев).